Durante las fases iniciales, i sintomi COVID venivano generalmente definiti come quelli che colpivano il sistema respiratorio del paziente — tosse, febbre, stanchezza e difficoltà respiratorie. Tuttavia, con l’avanzare delle ricerche sulle conseguenze a lungo termine del virus, sono comparsi sintomi nuovi in modo inaspettato. Inoltre, tra i sintomi strani, la sorpresa sia dei pazienti sia dei dentisti è stata che il dolore ai denti veniva incluso.
Indipendentemente dalla posizione, le persone che hanno contratto COVID e si sono riprese, hanno recentemente espresso di aver sperimentato lievi fastidi ai denti, sensibilità dentale e gengivale, o anche un dolore molto forte su denti sani e integri. Alcuni infetti dal virus hanno affermato di aver avuto disturbi dentali solo durante il periodo di infezione, mentre altri hanno sentito sintomi anche dopo la guarigione. Questi casi hanno sollevato una domanda importante — può un virus respiratorio essere la causa di problemi dentali?
In modo indiretto, sì. Per questo motivo, il virus che causa COVID-19, SARS-CoV-2, è un virus che si combina con i vasi sanguigni, le ghiandole salivari e i nervi in tutto il corpo – inclusa la bocca. La familiarità dei pazienti con i processi e gli strumenti di come questa malattia si diffonde nel corpo permette loro di prendere precauzioni per la loro salute dentale e, allo stesso tempo, di individuare segnali lievi di malattie.
Cosa mostra la ricerca su COVID e dolori ai denti?
Diversi studi di ricerca hanno dimostrato che i sintomi orali di COVID-19 sono più di quanto inizialmente si pensasse. Per essere precisi, anche se la scienza del dolore toothache non è una delle principali caratteristiche cliniche dell’infezione, la frequenza dei suoi casi ha portato a considerarla come esempio nella ricerca dentale.
Uno studio trasversale a Wuhan, in Cina, ha rivelato che tra il dieci e il quindici percento dei pazienti con COVID-19 ha segnalato fastidi orali con manifestazioni che includevano sensibilità gengivale e dolore ai denti. Alcune pubblicazioni recenti, come Nature Scientific Reports e il British Dental Journal, che riportano esperienze simili tra pazienti con denti sani, comprendono anche tali ritrovamenti nei loro articoli.
Medici di Italia e Brasile hanno rivelato che, tra gli altri sintomi, il dolore alla mandibola e la sensibilità dentale erano comuni tra pazienti con COVID, anche se non presentavano carie né malattie gengivali. Nel frattempo, una ricerca pubblicata in Libano dimostra che il dolore ai denti di un paziente è iniziato nel momento dell’infezione e durato varie settimane dopo. In tutti questi casi, l’esame clinico non ha mostrato carie dentale, portando a ipotizzare che l’infiammazione o la partecipazione del nervo indotta dal virus potrebbe essere la causa di questi sintomi.
Nel registro di COVID prolungato, il dolore orale e facciale viene sempre riconosciuto come uno dei sintomi meno comuni, ma comunque significativi, che persistono per molto tempo. Alcune persone, anche mesi dopo aver guarito, dichiarano di avere sensibilità persistente o di percepire pressione sui denti, gengive o articolazioni della mandibola. Il fatto che questi sintomi si verifichino in diverse fasce di popolazione rafforza l’idea che lo SARS-CoV-2 possa anche influenzare i tessuti orali e dentali.
Come può COVID causare dolore ai denti?

Gli studiosi hanno spiegato che la comparsa del dolore ai denti è uno dei tanti sintomi biologici che può accompagnare un’infezione da SARS-CoV-2. Il virus non solo può danneggiare direttamente i tessuti dentali, ma anche farlo attraverso il sistema immunitario, i vasi sanguigni e i nervi.
- Neuroinvasione Virale Diretta: Il virus SARS-CoV-2 cerca i recettori ACE2 con cui può collegarsi. Questi recettori si trovano normalmente nei polmoni, ma anche in bocca. Il virus può essere presente sia nelle gengive sia nelle ghiandole salivari e nella polpa dentale. Una volta entro in queste cellule, può irritare il nervo trigemino, che è il principale nervo sensoriale del viso, e questa irritazione può rendere il dolore intenso, radiante o pulsante, anche se il dente è completamente sano.
- Infiammazione Indotta da Citocine: L’COVID-19 genera una reazione immunitaria così forte da essere chiamata tempesta di citocine. Tra le molecole infiammatorie ci sono l’interleuchina-6 e il fattore di necrosi tumorale alfa. Queste molecole utilizano diverse onde di stimoli dolorosi per attivare i nervi dentali. Ora è abbastanza chiaro perché, durante la malattia o nella fase post-infezione, applicazioni minime di calore o pressione diventano insostenibili.
- Danno Vascolare: Il virus altera l’endotelio, ossia lo strato interno dei vasi sanguigni. Se il sangue che nutre la polpa dentale si blocca, la concentrazione di ossigeno diminuisce e i nervi diventano molto sensibili. Questo dolore profondo e pulsante, simile alla pulpite, è facilmente riconoscibile.
- Stress e Bruxismo: Lo stress causato dalla malattia, dalla quarantena e dalla stanchezza può portare a serramento o digrignamento involontario dei denti. Il bruxismo è il termine che indica questa condizione; i muscoli mandibolari e i legamenti attorno ai denti si irritano per questa ragione, e il dolore prodotto è molto simile a quello di un’infezione dentale.
- Pressione Sinusale: Le vie respiratorie superiori sono spesso coinvolte nel COVID-19, portando a congestione dei seni nasali. Le radici dei molari superiori sono molto vicine ai seni mascellari e, quando questi sono infiammati o congesti con liquido, la pressione può essere così forte da estendersi in basso e sembrare che il dente faccia male.
- Infezioni Secondarie: Nel caso di infezione o durante la guarigione, il sistema immunitario può essere così debole da favorire la crescita di batteri o funghi in bocca. Conseguentemente, infezioni gengivali, candidosi orale o ascessi dentali possono comparire più facilmente, e queste infezioni possono intensificare il dolore dentale e la sensibilità.
Questi processi spesso si sovrappongono. Un singolo paziente può essere interessato da più di uno di questi meccanismi contemporaneamente — ad esempio, infiammazione nervosa associata a disidratazione e digrignamento indotto dallo stress. Questa combinazione spiega perché il dolore ai denti durante il COVID-19 varia molto da persona a persona.
Sintomi di dolore ai denti correlati a COVID
Il profilo dei sintomi del dolore ai denti associato a COVID può variare da una carie normale o infezione gengivale. I pazienti di solito descrivono la sensazione come se si spostasse tra i denti o si estendesse fino alla mandibola. Il dolore può essere acuto al mattino e sordo nel pomeriggio, o intensificarsi di notte.
Casi in cui il dolore si fa più forte sdraiandosi o inclinando la testa in avanti, possono indicare un coinvolgimento sinusale. Altre persone riferiscono che i denti sono molto sensibili a cibi caldi o freddi, anche se non c’è danno visibile. A volte, il dolore coinvolge sia la mandibola superiore che quella inferiore, e può essere accompagnato da stanchezza, mal di testa o altre fastidi — sintomi tipici di COVID.
Di solito, le gengive appaiono sane e le radiografie dentali non mostrano carie o ascessi. Questa manifestazione somiglia molto a un’infiammazione che coinvolge nervi o vasi sanguigni, senza un’infezione diretta nella struttura dentale. Tuttavia, la presenza di gonfiore, febbre o pus potrebbe indicare un’infezione batterica e richiede un intervento odontoiatrico urgente.
Perché COVID causa dolore ai denti in alcune persone?

Le variabili che influenzano lo stato di salute di una persona sono un mistero per i medici. Solo alcune persone infettate da COVID-19 sperimentano dolore ai denti, il che significa che la condizione dipende da diversi fattori umani. Le persone con problemi dentali preesistenti — ad esempio, carie non trattate, otturazioni screpolate o malattie gengivali — sono più propense a soffrire di dolore ai denti. L’infiammazione causata dal COVID in questi soggetti può trasformare una leggera fastidio in una sensazione dolorosa.
Inoltre, i pazienti con condizioni di salute di base come ipertensione, diabete o malattie cardiovascolari, più a rischio per problemi vascolari, sono quelli che possono soffrire di più. In questi casi, il flusso di sangue nelle gengive e nella polpa dentale si riduce, rendendo i denti più sensibili agli stimoli e rallentando il recupero. Inoltre, la disidratazione causata da febbre o farmaci può diminuire la produzione di saliva. La saliva è fondamentale per pulire i batteri e neutralizzare gli acidi in bocca; con la sua quantità ridotta, l’incremento della proliferazione batterica causa irritazione e carie, se presenti.
Lo stress legato al benessere psicologico rientra tra le cause. L’incertezza e la stanchezza legate a COVID-19 possono portare a serrare o digrignare involontariamente i denti. Il bruxismo indica questa condizione; i muscoli mandibolari e i legamenti intorno ai denti si irritano e il dolore è molto simile a quello di un’infezione dentale.
In conclusione, il COVID-19 non colpisce in modo uguale tutte le persone perché mette in evidenza le vulnerabilità preesistenti nella bocca, nei vasi sanguigni o nel sistema nervoso. Se una persona mantiene una buona igiene orale e rimane ben idratata, il rischio di avere dolore ai denti è molto basso.
Può il vaccino contro COVID influenzare i denti?
I studi a livello globale dimostrano ampiamente che i vaccini contro COVID-19 non arrecano danni alla salute orale e dentale. Non ci sono evidenze che il vaccino provochi carie, infezioni gengivali o perdita di denti. I risultati di studi clinici, osservazioni sul campo e dati di milioni di vaccinati non hanno rilevato un aumento delle complicazioni dentali rispetto a chi non è stato vaccinato.
Dopo aver ricevuto il vaccino, alcune persone possono sperimentare una mandibola molto sensibile o una pressione sul volto, specialmente vicino al sito di iniezione. Tale sensazione è generalmente causata dall’attivazione dei linfonodi — una normale reazione immunitaria. Svanisce in uno o tre giorni e non interessa i denti o le gengive.
Se il dolore ai denti deriva dalla vaccinazione, molto probabilmente si tratta di una coincidenza o di tensione, disidratazione o problemi dentali ancora non individuati. I dentisti raccomandano controlli periodici per escludere altre cause, ma il vaccino stesso non rappresenta alcuna minaccia al sistema dentale. Anzi, bloccando infezioni e infiammazioni, le vaccinazioni offrono una protezione indiretta anche alla bocca e al corpo.
Quali altri problemi dentali sono associati a COVID?
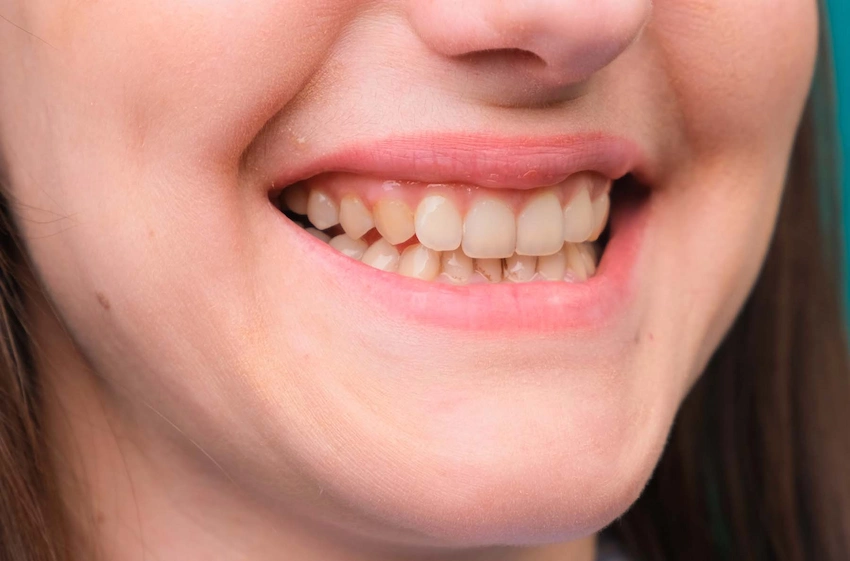
Il dolore ai denti non è l’unico problema dentale causato da COVID-19. Oltre al dolore ai denti, alcuni pazienti sperimentano anche bocca secca, alterazioni del gusto e ulcere o infiammazioni gengivali. Questi sintomi sono dovuti alla capacità del virus di danneggiare le ghiandole salivari, il sistema immunitario e il microbioma orale.
La bocca infiammata, la xerostomia o secchezza della bocca, può essere un segno che il virus ha infettato le ghiandole salivari, o che i farmaci usati durante il trattamento riducono anche loro la produzione di saliva. La saliva ha un ruolo fondamentale nel pulire i batteri e nel neutralizzare gli acidi in bocca; con la sua carenza, aumenta il rischio di carie.
I disturbi del gusto sono tra i sintomi della malattia. Diversi pazienti scoprono di assaporare molto poco o nulla (ageusia), e anche di avvertire un sgradevole sapore metallico (disgeusia). Questi sintomi sono causati dal danno del virus ai nervi che inviano le sensazioni del gusto al cervello.
Inoltre, sono state riportate ulcere orali e lesioni mucose legate a COVID in casi lievi e gravi. Queste afte, simili alle afte ulcerose, colpiscono la lingua, le labbra e le guance interne, e possono essere causate da disfunzioni immunitarie o cellule epiteliali infette dal virus.
Una delle complicazioni gravi, anche se rara, è la necrosi dell’osso della mandibola inferiore, che però si associa principalmente a lesioni vascolari, uso di steroidi o coagulopatia durante il ricovero. Sebbene questo indichi un coinvolgimento del metabolismo osseo da malattia sistemica, rimane molto raramente e richiede precauzioni estreme.
Attraverso i sintomi orali, i ricercatori ottengono indicazioni su come si diffonde il virus nel corpo e come colpisce diversi sistemi come quello immunitario e circolatorio. L’obiettivo principale dei risultati è evidenziare l’importanza della salute orale nella lotta contro il COVID-19 e durante la convalescenza.
Quali sono le opzioni di trattamento per il dolore ai denti causato da COVID?
Inizialmente, il trattamento dipenderà dall’agente causale e dalla gravità del disturbo. In genere, i casi lievi, legati a infiammazione o sensibilità nervosa, possono tornare alla normalità molto rapidamente con cure domestiche e monitoraggio professionale.
Praticare una buona igiene orale è fondamentale anche in tempo di malattia, scrive un dentista in una lettera ai pazienti. Spazzolare due volte al giorno con uno spazzolino morbido e un dentifricio con fluoro è il modo principale per tenere sotto controllo i batteri. Risciacqui con acqua salata tiepida (mezzo cucchiaino di sale disciolto in un bicchiere d’acqua) sono utili nelle gengive infiammate dall’infezione, riducendone il gonfiore. Bere acqua regolarmente aiuta a prevenire la secchezza e supporta l’azione naturale di pulizia della saliva.
Usare analgesici acquistabili senza ricetta, come paracetamolo o ibuprofene, deve sempre essere fatto sotto stretta supervisione medica. Appoggiare un impacco freddo sulla zona influenzata o per 15 minuti calmerà gonfiore o tensione muscolare.
Se il dolore persiste più di qualche giorno, è necessaria una visita dentistica. Il dentista, con radiografie o immagini 3D, potrà verificare la presenza di carie nascoste, otturazioni fratturate o malattie gengivali. Se il problema è legato a infiammazione nervosa, le possibilità di trattamento includono agenti desensibilizzanti, vernice al fluoro e, in casi estremi, terapia endodontica. Quando si conferma un’infezione batterica o la formazione di ascessi, potrebbe essere necessario usare antibiotici o drenaggi.
I pazienti guariti da COVID-19 e in fase di recupero traggono grande beneficio da visite di controllo, anche quando i sintomi sono diminuiti. Queste visite offrono l’opportunità di individuare tempestivamente cambiamenti nelle gengive, secchezza buccale o lenta guarigione, potenzialmente legati a farmaci. Interventi rapidi migliorano la guarigione e aiutano anche a prevenire effetti collaterali prolungati.
Gli effetti dell’uso di mascherine chirurgiche sulla salute orale

Le mascherine sono, di fatto, i principali mezzi per contenere le infezioni; tuttavia, possono influenzare leggermente il comfort orale. L’uso prolungato di mascherine si associa generalmente a sintomi come bocca secca, alito cattivo e lieve irritazione gengivale. Questi sintomi sono dovuti ai cambiamenti nella respirazione causati dalla mascherina e al diverso flusso di aria e umidità.
La salivazione si riduce e i batteri diventano più attivi quando si respira dalla bocca invece che dal naso. A lungo andare, ciò può causare una condizione temporanea di alito cattivo chiamata “bocca da mascherina”. Inoltre, alcune persone possono notare una lieve irritazione alle labbra o alle guance a causa dell’attrito della mascherina sulla pelle.
Questi effetti minori possono essere facilmente evitati adottando misure come: idratarsi bene, lavarsi spesso i denti, usare il filo interdentale e un collutorio senza alcol per rinfrescare la bocca. L’uso di balsamo o idratanti morbidi aiuta anche a ridurre l’attrito. Nonostante queste fastidiose conseguenze, la mascherina resta uno strumento sicuro e tra i più efficaci nella lotta contro la diffusione virale.
Prevenzione e cura orale a lungo termine dopo il COVID-19

Il periodo di convalescenza dopo il COVID-19 è un momento ideale per ripristinare la salute generale e orale. I buoni cambiamenti nelle abitudini dentali diventano fattori principali per la forza, l’immunità e il benessere generale.
- Programmare un controllo dentale dopo la guarigione: Una revisione odontoiatrica con radiografie, se necessario, costituisce un follow-up post-rapporto di recupero. Se hai sperimentato fastidi, sanguinamenti gengivali o rigidità della mandibola che potrebbero essere stati parte dei cambiamenti successivi alla guarigione, discutine con il dentista. Individuare il problema nelle prime fasi del virus aiuta a capirne i cambiamenti e a evitare che peggiori.
- Mantenere una buona idratazione e una nutrizione equilibrata: L’idratazione adeguata favorisce la produzione di saliva e una dieta ricca di vitamine C, D e zinco supporta la cicatrizzazione delle gengive. Inoltre, alcool, bevande con caffeina e fumo possono causare disidratazione, quindi è importante ridurne il consumo in modo da mantenere i tessuti idratati e prevenire irritazioni.
- Rafforzare l’igiene orale quotidiana: Fondamentale usare dentifricio con fluoro, cambiare lo spazzolino dopo una malattia e usare il filo interdentale con delicatezza ogni sera. Inoltre, si consiglia l’uso di colluttori senza alcol, perché non seccano le gengive e mantengono il cavo orale pulito.
- Gestire lo stress e il bruxismo: Per evitare di serrare o digrignare involontariamente i denti, praticare tecniche di rilassamento come meditazione o esercizi di stretching. Se il digrigno notturno persiste, un bite su misura può proteggere i denti.
- Ricostruire la flora orale sana: L’assunzione di probiotici sotto forma di pastiglie o yogurt aiuta a ristabilire l’equilibrio della bocca dopo un ciclo di antibiotici o una malattia. È importante limitare l’apporto di zuccheri che alimentano i microbi dannosi.
- Responsabilità per sintomi cronici: Alcuni sintomi di Long-COVID, come stanchezza e dolore neuropatico, possono durare a lungo. Se i disturbi ai denti e alle gengive persistono per più di qualche settimana, consultare un dentista e un medico per escludere infiammazione cronica o problemi vascolari.
Incorporare questi cambiamenti nella routine quotidiana può aiutare a rigenerare una bocca sana ed evitare problemi futuri.
Piano di cura orale a lungo termine dopo COVID-19
| Obiettivi | Azioni raccomandate | Frequenza |
| Esame completo | Visita odontoiatrica con radiografie, se necessario, per valutare il recupero | 3-6 mesi dopo l’infezione |
| Sostegno della saliva | Idratazione e chewi senza zucchero | Ogni giorno |
| Igiene orale | Spazzolamento, filo interdentale, collutorio | Due volte al giorno |
| Controllo dello stress | Rilassamento o bite notturno | Se necessario |
| Equilibrio del microbioma | Probiotici orali e dieta equilibrata | Continua |
REFERENZE:
- Ciotti, M., Ciccozzi, M., Terrinoni, A., Jiang, W. C., Wang, C. B., & Bernardini, S. (2020). La pandemia di COVID-19. Critical Reviews in Clinical Laboratory Sciences, 57(6), 365–388. https://doi.org/10.1080/10408363.2020.1783198
- Chen, X., Laurent, S., Onur, O. A., Kleineberg, N. N., Fink, G. R., Schweitzer, F., & Warnke, C. (2021). Una revisione sistematica dei sintomi neurologici e delle complicanze di COVID-19. Journal of Neurology, 268(2), 392–402. https://doi.org/10.1007/s00415-020-10067-3
- Wang, H. Y., Li, X. L., Yan, Z. R., Sun, X. P., Han, J., & Zhang, B. W. (2020). Possibili sintomi neurologici di COVID-19. Therapeutic Advances in Neurological Disorders, 13, 1756286420917830.
- Associazione Internazionale per lo Studio del Dolore. (1996). Nuove prospettive nella definizione del dolore. Pain, 67(1), 3–6. https://doi.org/10.1016/0304-3959(96)03135-1
- Swieboda, P., Filip, R., Prystupa, A., & Drozd, M. (2013). Valutazione del dolore: Tipi, meccanismi e trattamento. Annals of Agricultural and Environmental Medicine, Special Issue 1, 2–7.
Domande Frequenti su COVID e Dolore ai Denti
Sì. I virus possono causare infiammazione dei nervi e alterazioni nei vasi sanguigni che simulano dolore dentale. Di conseguenza, possono essere conseguenza di infezioni secondarie in aree già sensibili.
Il virus può causare danni alle ghiandole salivari, alterare il gusto, ridurre la produzione di saliva e provocare infiammazione alle gengive e ai nervi, influenzando così il comfort orale.
Sì. La rete nervosa che serve entrambe le aree è la stessa, quindi l’infiammazione causata da COVID-19 può far si che il dolore avvertito all’orecchio si trasmetta alla mandibola o viceversa.
All’inizio, è molto raro che una persona perda un dente e questo è principalmente legato a malattie parodontali o allo sviluppo di infiammazione sistemica grave. Solo un’igiene corretta può prevenire questo tipo di problemi.
Assolutamente no. I vaccini non sono causa danno ai denti. La sensibilità o la sensazione di tensione alla mandibola che alcune persone sperimentano dopo aver fatto il vaccino sono temporanee e non attribuibili ai denti.
Il virus di per sé non macchia i denti, ma cambiamenti nell’alimentazione, disidratazione e uso di farmaci durante la malattia possono essere le cause di un temporaneo ingiallimento dei denti.
Sono stanchezza, difficoltà respiratoria, nebbia mentale, dolore al petto, palpitazioni, dolore muscolare, insonnia, ansia, alterazioni del gusto o dell’olfatto, mal di testa, nausea o malessere allo stomaco, tosse persistente.