Douleur pulsatile, gonflement, mauvais goût.
Nous expliquons fréquemment aux patients que la bouche est le système d’alarme le plus sensible du corps. Elle ne murmure pas ; elle crie. Cependant, lorsque les patients parlent de leurs dents de sagesse (troisièmes molaires), beaucoup essaient d’ignorer l’alarme. Ils considèrent simplement que « la dentition » leur cause l’inconfort et la douleur n’est qu’une irritation temporaire.
Mais c’est la dure réalité à laquelle nous, à Lema Dental Clinic, devons faire face : la douleur est rarement simplement une douleur. C’est, bien souvent, un signal de détresse biologique.
Ce n’est pas juste un mal de dents lorsque’une dent de sagesse s’infecte. C’est aussi une partie de la bataille que votre système immunitaire doit combattre. Le professeur Docteur Coşkun Yıldız dit toujours à nos patients internationaux que si vous ignorez de tels symptômes, ce qui aurait été une simple extraction peut finir par devenir une chirurgie d’urgence compliquée. Que vous soyez à Londres en planification d’un voyage vers la Turquie ou déjà ici à Istanbul, reconnaître ces signes tôt fait la différence entre une récupération rapide et un séjour à l’hôpital.
Le phénomène du « Porte-Voix » : La cause principale des infections
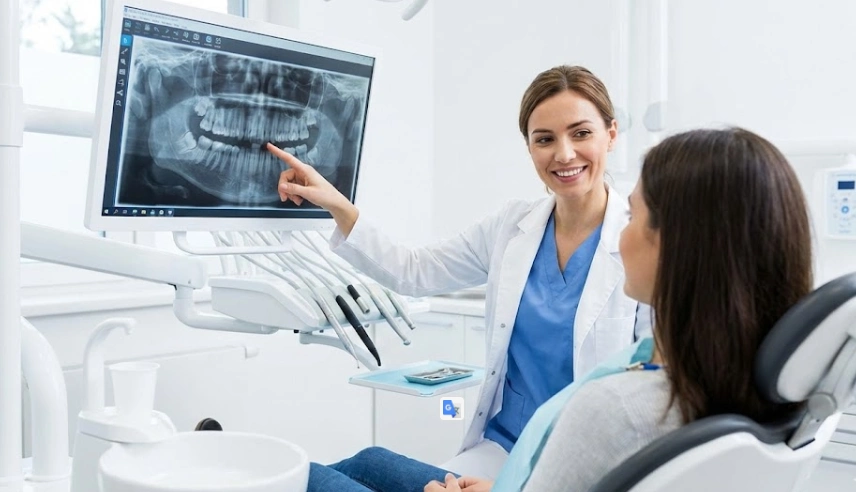
Avant de comprendre pourquoi une infection survient, il faut d’abord avoir une idée mentale de l’anatomie.
Imaginez une fleur qui essaie d’ouvrir ses feuilles alors que, au lieu de terre, la fleur appuie contre un morceau de béton. Une dent de sagesse impacted est exactement comme cela. La plupart du temps, la dent n’émerge qu’à moitié à travers le tissu gingival. Cela crée, en retour, un lambeau de peau gingivale — le « operculum » en termes cliniques — qui ressemble à une porte-voix.
Les particules alimentaires et les bactéries se glissent sous cette porte-voix. Cependant, votre brosse à dents ne peut pas venir à leur secours car les poils ne peuvent pas pénétrer à l’intérieur pour les éliminer. Cela devient donc un environnement parfait pour la multiplication des bactéries. Selon notre expérience clinique, l’infection de ce type, appelée paracoronite, est la principale raison pour laquelle les patients se précipitent dans notre clinique d’Istanbul.
Signes d’alerte auxquels nous prêtons attention
La plupart des gens confondent une infection avec une manifestation facilement visible, mais les modes d’infection peuvent vraiment être très trompeurs. Habituellement, quand elle se manifeste de manière audible, elle a déjà duré longtemps.
1. La Douleur Radiante
La douleur initiale se situe tout à l’arrière de la bouche, derrière la dernière molaire. Pourtant, une douleur de cavité apparaît lorsque la dent est exposée à l’eau froide, mais comme vous le savez, cette douleur ne se comporte pas ainsi. Elle est pulsatile, pour être précis. La douleur qui se propage dans différentes directions est appelée douleur irradiée. Parfois, elle peut être ressentie dans l’oreille, le cou ou même comme un mal de tête derrière les yeux. Cela est causé par l’inflammation qui comprime les principales lignes nerveuses de la mâchoire.
2. Le Goût « Moisi »
Le signe qui effraie le plus les patients est celui-là. À juste titre, ce sont souvent eux qui remarquent en premier un goût métallique ou salé constant dans leur bouche, ou une odeur que même le rince-bouche le plus fort ne pourra pas couvrir. Très probablement, du pus s’échappe lentement du « porte-voix » gencive. C’est très désagréable à entendre, car c’est ce que c’est réellement — la décomposition active du tissu et les sous-produits métaboliques des bactéries.
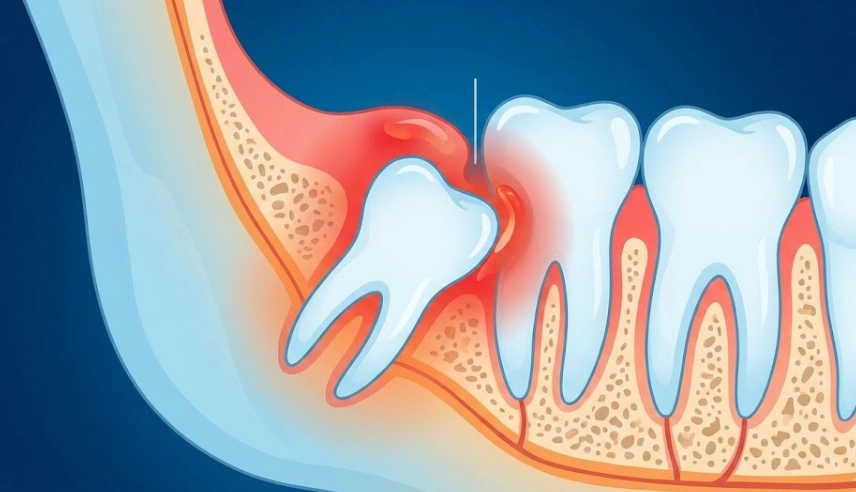
3. Trismus
Avez-vous déjà ressenti que votre jaw est douloureux au réveil? Vous pouvez à peine ouvrir la bouche en grand pour manger un burger ou même pour vous brosser les dents. C’est trismus. Quand l’infection quitte la dent et atteint les muscles de la mastication (muscles masticateurs), ils commencent soudainement à spasmer et à se raidir.
4. Le Gonflement Visible
La dentiste Polen Akkılıç et son équipe de spécialistes sont souvent capables de faire ce diagnostic même avant que le patient ouvre la bouche, car seul l’aspect extérieur le révèle. Les ganglions lymphatiques sous la mâchoire commencent à faire mal et à gonfler. Jusqu’à ce que le gonflement devienne si important qu’il cause une boule visible sur la joue, donnant l’apparence d’un « tamia ».
Distinguer le processus de guérison normal de l’infection
Il peut être très difficile de déterminer la source du problème si vous avez récemment subi une chirurgie orale ou si vous gérez simplement quelques symptômes d’attaque. Utilisez ce tableau pour voir quel signal votre corps envoie.
| Symptôme | Éruption / Guérison normale | Socket sec (ostéite alvéolaire) | Infection active |
| Niveau de douleur | Légère à modérée | Douleur aiguë, insupportable, irradiée | Douleur pulsatile, continue |
| Timing | Apparait et disparaît pendant plusieurs jours | Commence 3-4 jours après l’extraction | Persiste et s’aggrave avec le temps |
| Gonflement | Gonflement minimal des gencives | Habituellement aucun | Gonflement visible du visage ou du cou |
| Goût/Odeur | Aucun | Goût métallique ou salé dû aux débris alimentaires | Goût désagréable de pus ; fièvre |
| Ouverture de la bouche | Légèrement raide | Amplitude normale | Ouverture limitée (trismus) |
| Réaction aux médicaments | Ibuprofène aide considérablement | Les analgésiques n’apportent que peu de soulagement | Des antibiotiques sont nécessaires pour réduire les symptômes |
Questions critiques sur les poussées de la dent de sagesse
La réponse courte est non. Les antibiotiques sont un cessez-le-feu, pas un traité de paix. Ils peuvent temporairement réduire la quantité de bactéries et l’inflammation, ce qui est souvent nécessaire avant une opération en toute sécurité. Cependant, ils ne peuvent pas supprimer la source du problème (la dent impactée et les débris emprisonnés sous la gencive). Une fois que vous arrêtez le traitement, l’infection revient, souvent avec vengeance. La seule solution permanente est l’extraction chirurgicale.
Cela peut devenir une urgence très rapidement. Si vous éprouvez des difficultés à avaler, à respirer, ou si le gonflement se propage vers l’œil ou le long du cou, vous devez consulter immédiatement. Cela pourrait indiquer que l’infection se propage vers des espaces plus profonds du cou, une condition pouvant obstruer vos voies respiratoires.
Nous constatons cela fréquemment. Si vous avez une poussée juste avant votre voyage, nous vous recommandons de consulter un dentiste local pour commencer un traitement par antibiotiques <em>avant</em> de prendre l’avion. Cela apaise l’inflammation aiguë, rendant le vol plus confortable et l’anesthésie plus efficace une fois arrivé à la clinique Lema. Nous pouvons alors effectuer l’extraction en toute sécurité à votre arrivée.
Une fièvre (généralement au-dessus de 38°C ou 100.4°F) est un signe systémique que votre corps perd la bataille pour contenir la bactérie localement. Cela signifie que l’infection est entrée dans votre circulation sanguine. C’est un signal clair qu’une intervention professionnelle est immédiatement nécessaire.
En réalité, garder la dent infectée met en danger vos autres dents. Une dent de sagesse impactée pousse contre la molaire saine située devant. Cette pression peut provoquer la résorption (dissolution) de la racine de cette dent saine ou créer une cavité à l’arrière de cette dent impossible à remplir. Retirer la dent de sagesse préserve l’intégrité structurelle de toute votre arcade.
- Venta, I., & Ylipaavalniemi, P. (2020). Signes cliniques et symptômes de la paracoronite aiguë des troisième molaires inférieures. Procédures Orales, Médecine Orale, Pathologie Orale, Radiologie Orale, 130(6), 609-615.
- Marciani, R. D. (2012). Extraction de la troisième molaire : un aperçu des indications, imagerie, évaluation et évaluation du risque. Clinique de Chirurgie Buccale et Maxillo-faciale, 24(1), 1-19.
- Piesold, J. U., Al-Nawas, B., & Klein, M. O. (2018). Traitement antimicrobien de la paracoronite : une analyse rétrospective. Journal de Chirurgie Cranio-Maxillo-Faciale, 46(6), 936-940.
- Guralnick, W., & Laskin, D. M. (2019). Conférence de développement du consensus NIH pour l’extraction des troisièmes molaires. Journal de Chirurgie Buccale et Maxillo-faciale, 38, 235-236.
- Renton, T. (2021). Le diagnostic et la gestion de la paracoronite. Dental Update, 48(4), 274-284.