Sí, un absceso dental sin tratar puede convertirse en una amenaza para la vida si la infección se propaga.
Casi todos pueden testificar lo doloroso que es un dolor de muelas. La mayoría de las veces, simplemente tomamos analgésicos, ponemos una bolsa de hielo en una mejilla y tratamos de dormir para aliviar el dolor. Pero, ¿y si además del dolor, no solo es un signo de una caries, sino también una señal de advertencia de bacterias que se multiplican en una infección, que ya es bastante grave?
Desafortunadamente, un absceso dental tiene el potencial de causar muerte.
Al primero, quizás te imaginas una escena de alguna serie médica antigua. Sin embargo, complicaciones serias derivadas de una infección dental no tratada todavía son bastante comunes y fatales en la actualidad. Nosotros en Lema Dental Clinic en Turquía enfrentamos regularmente casos donde los pacientes han ignorado simplemente sus dolores de muelas durante demasiado tiempo y solo reconocieron su error cuando el dolor se había extendido a todo su cuerpo.
Nosotros, discutiremos un problema dental que podría volverse mortal si no se atiende y cómo mantener una buena salud.
¿Qué es exactamente un absceso dental?
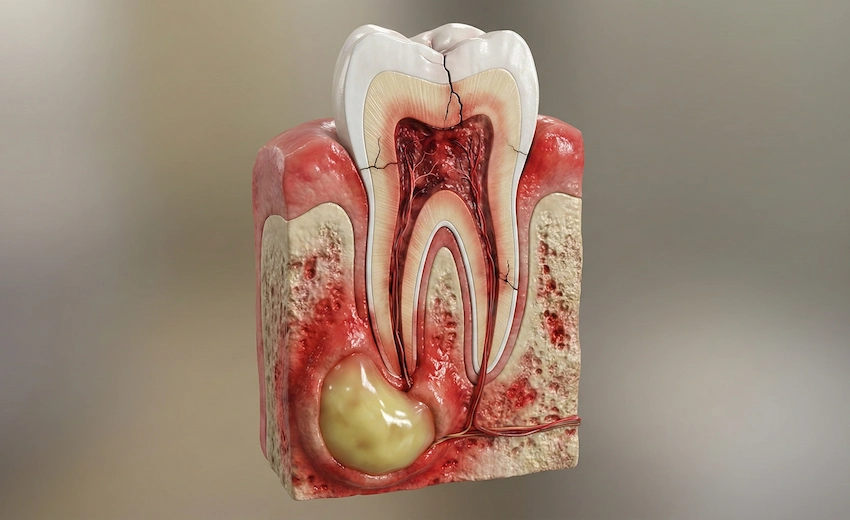
Una forma de imaginar un absceso dental es como un pequeño punto infectado que duele mucho porque hay tanta presión en su interior, similar a una olla a presión. Las bacterias pueden entrar en contacto con la pulpa (la parte más interna) del diente, comúnmente a través de una caries, una grieta o una lesión. Se infecta muy rápidamente. Las células blancas de la sangre, que forman el sistema inmunológico del cuerpo, se transportan a la zona de la infección. Por lo tanto, se forma pus, que esencialmente es una pequeña bolsa de tejido muerto, bacterias y células blancas de la sangre.
Ya que el esmalte es duro y el diente está rodeado por hueso, la presión no tiene forma de escapar y por ello se vuelve dolorosa, llevando a un dolor severo, que irradia. Si la presión continúa aumentando y el dentista no la alivia, entonces la infección buscará una forma de salir.
El punto de quiebre: Cómo se propaga la infección
Esto es lo que notamos en la clínica; un hueso maxilar no es una pared sólida e inquebrantable, sino un material poroso, muy similar a una esponja densa. Cuando el pus del absceso desgasta el hueso en la raíz de un diente, eventualmente romperá hacia los tejidos blandos alrededor del diente.
Las bacterias encuentran así varias formas de extender su propagación. Estas son aterradoramente directas:
- Hacia el cerebro: Una infección en tus dientes superiores puede migrar fácilmente a tus cavidades sinusales. Desde los senos, es un viaje muy corto hasta el cerebro. Esto puede conducir a un absceso cerebral o meningitis, ambos rápidamente fatales sin intervención de emergencia.
- Hacia el torrente sanguíneo: Si las bacterias atraviesan los vasos sanguíneos que suministran la boca, se expanden en toda tu circulación general. Esto desencadena sepsis, una respuesta inmunitaria violenta y sistémica en la que tu cuerpo comienza a atacar sus propios órganos.
- Hacia las vías respiratorias: Infecciones en los dientes inferiores pueden seguir hacia abajo hasta el suelo de la boca y el cuello. Esta condición, conocida como Angina de Ludwig, causa que los tejidos del cuello se hinchen tanto que físicamente aplastan la tráquea, asfixiando al paciente.
El Prof. Dr. Coşkun Yıldız comparte que «La boca es la puerta de entrada al cuerpo. Tener una infección en la boca no es un problema local; es siempre una amenaza sistémica que puede ocurrir en cualquier momento.»
Señales de advertencia a tener en cuenta
En ¿en qué momento puedes deducir que tu dolor de muelas no es solo una simple molestia, sino algo alarmante? Algunas de las señales de que puede ser una emergencia dental:
- Hinchas: si ha aparecido hinchazón o un bulto doloroso en la cara cerca de la oreja, mejilla o mandíbula, y se ha puesto roja y caliente al tacto.
- Dificultad Respiratoria o para tragar: Los síntomas más alarmantes en caso de infección en la garganta son cuando la persona experimenta dificultad para respirar y tragar. La señal de que la infección ya alcanzó el zona de la garganta puede identificarse por problemas para tragar o respirar. Si tienes dificultades para respirar o tragar, esto indica que tu infección ya se extendió .
- Vómitos y diarrea son síntomas en una persona con dolor de muelas y pueden sugerir que la infección está volviéndose sistémica.
- Aceleración del ritmo cardíaco o confusión: Síntomas de sepsis en etapa temprana.
- Pérdida repentina del dolor: Al principio, tenías un dolor severo en un diente, pero ahora ya no duele en absoluto después de la destrucción de la pulpa dental o cuando un absceso ha estallado. La infección todavía está presente y se está extendiendo aunque la presión que causaba dolor ha sido eliminada.
Cómo se desarrolla una infección dental
| Etapa de la infección | Síntomas típicos | Nivel de riesgo sistémico | Acción clínica requerida |
| 1. Pulpitis | Sensibilidad al calor/frío, pulsátil localizado | Bajo | Empaste o tratamiento temprano de conducto |
| 2. Absceso localizado | Dolor severo constante, dolor al morder, encías sensibles | Moderado | Tratamiento de conducto, drenaje o extracción |
| 3. Celulitis / propagación | Hinchazón facial, fiebre, ganglios inflamados | Alto | Extracción inmediata o tratamiento de conducto + antibióticos orales |
| 4. Involucramiento sistémico | Fiebre alta, dificultad para respirar, pulso rápido, confusión | Cuidado/De riesgo de vida | Hospitalización de emergencia, antibióticos IV, drenaje quirúrgico |
Más allá de lo ordinario, ofrecemos tratamiento dental de primera en Turquía

Cuando hay infecciones dentales graves, se vuelve imprescindible que el tratamiento sea preciso y rápido. La dentista Polen Akkılıç, en Lema Dental Clinic, junto con su equipo, utiliza tomografía volumétrica tridimensional de última generación para establecer el perímetro de una infección dental antes de que afecte estructuras vitales cercanas.
Ya sea que un tratamiento endodóntico complejo pueda salvar el diente o si la extracción quirúrgica y la remoción completa del hueso infectado son la solución, nuestro objetivo es eliminar las bacterias. Combinamos tecnología de punta con una experiencia exquisita en anatomía maxilofacial para brindar a nuestros pacientes en Turquía un servicio que no solo les devuelve su sonrisa, sino que también protege sus vidas.
Preguntas Frecuentes
Sí, es bastante posible. Las raíces de tus molares superiores están ubicadas a solo unos milímetros del suelo de los senos nasales. Por lo tanto, si el absceso es empujado hacia arriba, las bacterias pueden penetrar en los senos y desde allí, llegar a la cavidad cerebral. Sin embargo, casos así son extremadamente raros, pero la situación es real, muy peligrosa y los registros médicos lo han confirmado en varias ocasiones.
Lo más aterrador es que no hay un período de tiempo establecido. Una infección dental puede ser cualquier cosa, desde una bolsita de pus que nadie ha molestado en tratar durante un par de meses, hasta el dolor de una pequeña muela que en unos días resulta en una infección sistémica completa (sepsis). No debes ignorar una infección dental pensando que desaparecerá por sí sola.
Los antibióticos no pueden curar un absceso dental. Pueden ralentizar la infección por un tiempo, pero la infección regresará. Los antibióticos solo previenen temporalmente la propagación de la infección, pero no pueden alcanzar el núcleo del absceso donde está el diente muerto.
En caso de que experimentes una hinchazón rápida de tu mandíbula o cuello con fiebre o dificultad para tragar, debes acudir a la sala de emergencias más cercana, llamar a una ambulancia o a un paramédico (según tu ubicación) y no esperar a que llegue tu cirujano dental porque para cuando llegue, puede estar en una condición mucho peor.
Solo realizamos colocación de implantes dentales con huesos sanos. Si hay una infección en la parte superior del absceso, lo primero que se debe hacer es eliminar la infección. Después de eso, en la mayoría de los casos, se realiza la extracción y el injerto óseo, seguido de un período de curación.
- Bahl, R., Sandhu, S., Singh, K., Sahai, N., & Gupta, M. (2014). Infecciones odontogénicas: Microbiología y manejo. Contemporary Clinical Dentistry, 5(3), 307–311.
- Carter, L. M., & Layton, S. A. (2009). Infección cervicofacial de origen dental. BMJ, 338, b1445.
- Jundt, J. S., & Gutta, R. (2012). Características e impacto en el costo de infecciones odontogénicas severas. Oral Surgery, Oral Medicine, Oral Pathology and Oral Radiology, 114(5), 558-566.
- Robertson, D. P., & Smith, A. J. (2009). La microbiología del absceso dental agudo. Journal of Medical Microbiology, 58(2), 155-162.
- Seppänen, L., Lauhio, A., Lindqvist, C., Suuronen, R., & Rautemaa, R. (2008). Análisis de complicaciones de infecciones odontogénicas sistémicas y locales que requieren atención hospitalaria. Journal of Infection, 57(2), 116-122.